di Beatrice Muscedere e Annabella Vitalone
Il diabete mellito rappresenta uno dei disordini metabolici più diffusi al mondo, causato da una condizione di concentrazione ematica di glucosio, superiore dopo 8 ore di digiuno alla soglia standard, che mediamente corrisponde a 70-120 mg/dl. Oltre ad essere caratterizzato da iperglicemia cronica, vi sono alterazioni che riguardano il metabolismo dei carboidrati, lipidi e proteine, derivanti da difetti della secrezione insulinica, dell’azione dell’insulina o di entrambe. Le due forme di diabete più conosciute sono: il diabete di tipo 1, caratterizzato dalla distruzione delle cellule β delle isole di Langherans del pancreas endocrino, su base autoimmune o idiopatica che provoca un deficit insulinico assoluto ed il diabete di tipo 2, rappresentato da un difetto nella secrezione insulinica, che si basa su una condizione preesistente di insulino-resistenza. La diagnosi del diabete viene effettuata attraverso il dosaggio della glicemia; uno dei metodi più utilizzati è il test orale di tolleranza al glucosio, conosciuto come “curva da carico di glucosio”. Da tenere in considerazione è anche il test dell’emoglobina glicata, un esame che misura la media dei livelli di zucchero nel sangue negli ultimi tre mesi.
Un elevato e persistente tasso di glucosio nel sangue in soggetti diabetici può causare diverse complicanze acute e/o croniche come: aterosclerosi, demenza, ulcera, retinopatia diabetica e nefropatia. Il diabete quindi viene definito come una patologia multifattoriale, infatti le cause di questa dismetabolia sono un insieme di fattori genetici ed epigenetici, che interagiscono anche con fattori ambientali. L’insorgenza di questa malattia induce inevitabilmente nei soggetti affetti la consapevolezza di dover affrontare il problema, di dover modificare lo loro stile di vita (dieta, attività fisica, esami diagnostici, farmaci), che devono essere adeguati e mantenuti nel tempo con costanza. Ciò è da considerare sia nelle fasi primarie ed asintomatiche della patologia, sia negli stadi successivi. Un’ampia casistica ha dimostrato che sono tre i cardini fondamentali nella cura del diabete: modificare lo stile di vita tramite l’introduzione di esercizio fisico quotidiano, cambiamenti nell’alimentazione e l’assunzione di farmaci che aumentano la sensibilità all’insulina e la relativa produzione. La terapia farmacologica su cui si basa il trattamento del diabete di tipo 1 è la somministrazione di insulina esogena. Nel caso del diabete di tipo 2, la terapia farmacologica si fonda sull’uso di diverse classi di farmaci, che si dividono in: farmaci stimolanti la secrezione insulinica come le sulfaniluree, analoghi della meglitinide; farmaci insulino-sensibilizzanti: biguanidi, tiazolidinedioni ed i farmaci inibenti l’assorbimento di glucidi, tipo gli inibitori dell’α-glucosidasi.
L’azione coadiuvante delle piante medicinali nel trattamento del diabete mellito
Le informazioni etnobotaniche raccolte in tutto il mondo confermano che molte specie vegetali sono utilizzate per le loro proprietà ipoglicemizzanti. Prima della scoperta dell’insulina e degli ipoglicemizzanti orali di sintesi, le piante medicinali rappresentavano il principale trattamento per il diabete mellito e ancora oggi l’interesse nei confronti di questa opzione di trattamento è crescente. Ovviamente la reale efficacia clinica delle piante medicinali nel trattamento del diabete è ancora controversa ed è pertanto necessario basarsi su concrete evidenze cliniche. Sono state riconosciute sperimentalmente 450 piante con proprietà ipoglicemizzanti. Il gold standard di un trattamento ipoglicemizzante consiste in un controllo glicemico rapido e a lungo termine. L’impiego delle piante medicinali (almeno alcune) potrebbe portare all’ottenimento di quanto sopra esposto e, oggetto di studio più recente, alla possibilità di un’eventuale riduzione del dosaggio del farmaco antidiabetico, pur mantenendo la medesima efficacia. Un esempio che descrive l’aumento dell’attività ipoglicemica da parte di fitocostituenti e farmaci di sintesi è l’acido ferulico che, se usato in combinazione con la metformina (ottenuta da Galega officinalis), migliora il funzionamento del fegato, dei reni e aumenta la rigenerazione delle cellule β pancreatiche. Tra le piante medicinali ad azione ipoglicemizzante troviamo: l’aglio, il tè, la curcuma, la gymena, la moringa, il ginseng ed il fieno greco.
Il bulbo di aglio (Allium sativum L.), possiede un effetto ipoglicemizzante, attribuibile principalmente ai composti solforati (e.g., allicina), che determinano una stimolazione della secrezione di insulina. Inoltre, i gruppi tiolici presenti nell’allicina potrebbero proteggere l’insulina dalla sua degradazione. Nell’aglio è contenuto un olio essenziale (0,10-0,36 %), i cui componenti principali sono composti contenenti zolfo, quali l’alliina. Essa è presente in quantità variabili (0,5-1 %, nella droga fresca, fino al 2% nella droga secca) e per azione dell’enzima alliinasi, forma acido piruvico ed allicina, quest’ultimo è un prodotto instabile che a contatto con l’aria si converte in un prodotto con maggiore stabilità definito ajoene e in altri derivati polisulfidici, responsabile tra l’altro del caratteristico odore e sapore tipico dell’aglio [Figura 1]. La consuetudine dell’uso culinario è abbastanza indicativa della sicurezza d’impiego dell’aglio. Tuttavia, dosi elevate possono causare disturbi gastrointestinali ed incrementare l’attività fibrinolitica, portando a potenzialii interazioni con farmaci anticoagulanti.
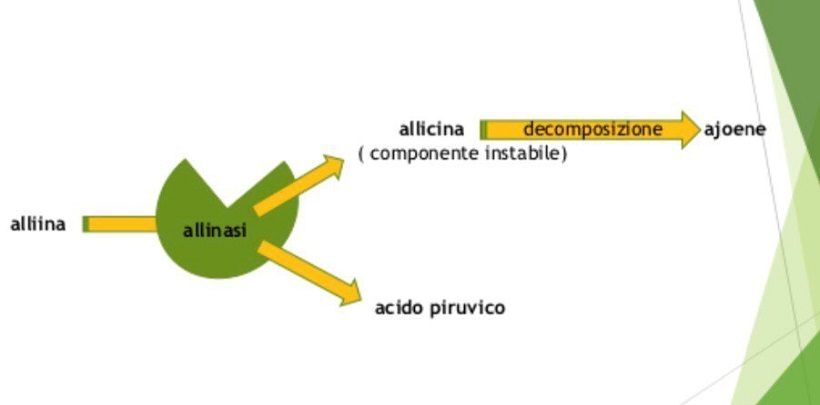
Figura 1: Meccanismo di conversione dei maggiori fitocostituenti di Allium sativum.
Il tè, dato dalle foglie di Camellia sinensis L. contiene tannini tra cui l’epigallo-catechina-3-o-gallato (EGCG), la quale sembrerebbe agire sull’uptake di glucosio, nonché promuovendo un aumento della sensibilità di IR (insulin receptor) con conseguente riduzione dell’insulino resistenza. Un consumo di elevate quantità di integratori alimentari a base di estratti di tè verde, particolarmente ricchi in EGCG, può essere responsabile di manifestazioni di epatotossicità.
La curcuma, ottenuta dal rizoma tuberizzato di Curcuma longa L., contiene come componente principale la curcumina. Diversi studi confermano che tale composto riduce il glucosio plasmatico post-prandiale, in quanto stimola l’aumento della secrezione di insulina. Nonostante la curcuma appaia come una droga sicura se consumata come alimento, è stato riscontrato che il consumo dei suoi estratti arricchiti in curcumina, soprattutto se associati a Piper nigrum (piperina) potrebbe compromettere la funzione epatobiliare.
Un esempio di grande importanza è rappresentato dalla Galega officinalis L., che nelle parti aeree o nei semi contiene derivati guanidinici, tra cui la galegina la quale presenta una forte analogia strutturale con la metformina [Figura 2], che è definito farmaco pleiotropo dotato di molteplici effetti. Il meccanismo d’azione si basa sull’attivazione dell’AMPK che insieme all’inibizione della lipogenesi e all’inibizione dell’espressione di SREBP-1 (fattore di trascrizione lipogenico centrale) mostra un effetto positivo sul diabete. Un’elevata assunzione di estratti a base di tale pianta medicinale può portare tuttavia ad effetti indesiderati (nausea, dolori, perdita di appetito, acidosi lattica), attribuibili alla presenza di alcaloidi chinazolinici.
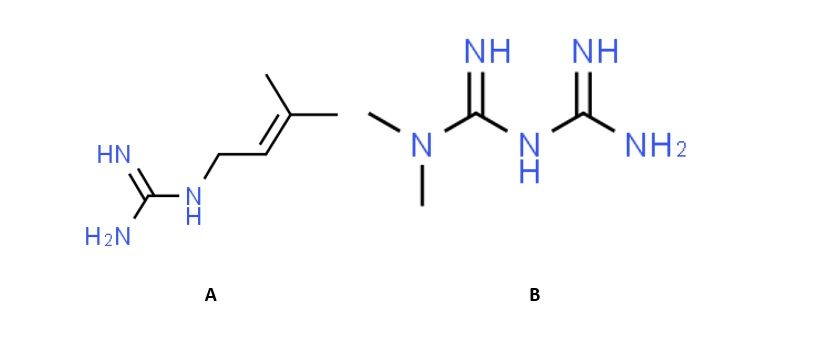
Figura 2. Analogia strutturale tra metformina (A) e galegina (B) [le formule di struttura sono ottenute tramite ChemSpider].
Gymnema sylvestre R.Br., definita in lingua indu “Gurmar” ovvero “mangia zucchero”, poiché la masticazione delle sue foglie porta ad un’inibizione della percezione del sapore dolce, senza modificare quella del salato e dell’amaro; la capacità di tale pianta nel poter “desensibilizzare” le papille gustative responsabili del riconoscimento del gusto dolce è dovuto alla presenza di saponine triterpeniche, tra cui gli acidi gymnemici ed i gimnemosidi, che hanno anche il ruolo di stimolare la secrezione di insulina da parte del pancreas, ritardando l’assorbimento di glucosio nel sangue.
L’estratto acquoso delle foglie di Moringa oleifera Lam. [Figura 3] contiene una proteina (Mo-LPI) che, da studi preclinici, sembra dotata di spiccata attività ipoglicemizzante. Tale proteina presenta anche una notevole attività antiossidante. Occorrono tuttavia ulteriori conferme sperimentali per il suo uso nutrizionale e medico.

Figura 3: Le foglie composte di Moringa oleifera, noto anche col nome di “albero miracoloso” [www.omniasalute.it, 2019]
Un effetto ipoglicemizzante è dato anche dal Panax Ginseng C.A. Meyer, la cui droga è rappresentata dalle radici, contiene saponine triterpeniche, chiamate anche ginsenosidi, che in base alla struttura del loro aglicone possono essere divisi in due classi: i derivati del protopanaxadiolo (Rb1, Rb2, Rc, Rd) e del protopanaxtriolo (Rg1, Re, Rf, Rg2) [Figura 4], che riducono l’iperglicemia aumentando il glucagon-peptid-like 1, il quale viene secreto come risposta al pasto. Questo ormone mantiene l’equilibrio del glucosio, stimola la secrezione di insulina, ritarda lo svuotamento gastrico, inibisce la secrezione del glucagone ed esercita un effetto trofico sulle cellule β.
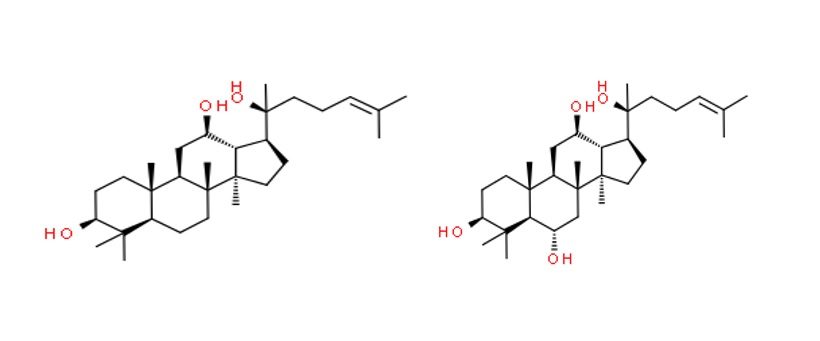
Figura 4: Struttura chimica del protopanaxadiolo (sulla sinistra) e protopanaxatriolo (sulla destra) [le formule di struttura sono ottenute usando ChemSpider].
Il fieno greco, la cui droga è data dai semi di Trigonella foenum-graecum L. contiene la trigonellina, un composto alcaloideo che agisce sulla rigenerazione delle cellule β pancreatiche stimolando la secrezione di insulina. Inoltre, il meccanismo d’azione su cui si basa l’effetto ipoglicemizzante di tale pianta è la stimolazione della fosforilazione del recettore IR a livello delle tirosine contenute nelle subunità β del recettore stesso. Per quanto riguarda la sicurezza d’impiego, il fieno greco è in grado di stimolare la motilità uterina e ciò lo rende potenzialmente controindicato in gravidanza.
Dai dati presenti in letteratura si evince che l’uso delle piante medicinali può portare allo sviluppo di nuove promesse terapeutiche, potenzialmente fruibili come strategia di cambiamento, per migliorare l’aderenza del paziente al trattamento semplificando sia la gestione che la qualità della vita del soggetto affetto da diabete. Va tuttavia ricordato che molte delle attività riscontrate per le piante medicinali sopramenzionate sono ancora allo stato di sperimentazione preclinica, o possono essere impiegate come alimenti e non come trattamenti farmacologici propriamente detti. E’ pertanto quanto mai controindicato sospendere terapie in essere, per trattamenti a base di piante. In conclusione, è necessario sottolineare l’importanza di un approccio alimentare che può permettere il raggiungimento di un effetto coadiuvante nel trattamento delle prime fasi di diabete (prediabete), in funzione del livello di glicemia e di insulina con un costante monitoraggio. Inoltre, ad oggi gli aspetti delle piante medicinali che devono essere maggiormente approfonditi sono: la selettività, la stabilità, la biodisponibilità dei fitocostituenti e gli effetti avversi tra farmaco e prodotto vegetale. Si ritiene comunque necessario un costante e sempre più approfondito studio degli effetti delle piante medicinali, prima che queste possano essere concretamente utilizzate come antidiabetici.
Sunto ed aggiornamento dell’elaborato di tesi in Farmacognosia – Corso di Laurea in Farmacia, Sapienza Università di Roma.
Relatore: Prof.ssa Annabella Vitalone – Dipartimento di Fisiologia e Farmacologia “Vittorio Erspamer”, Sapienza Università di Roma.
Studente: Dott.ssa Beatrice Muscedere. Email: beatrice.muscedere@uniroma.it